新冠疫情,这场席卷全球的公共卫生危机,已在人类社会的集体记忆中刻下了难以磨灭的印痕。“新冠死亡病例”这一冰冷的数据,不仅是统计报表上的数字增减,更是无数个体生命的终结、家庭破碎的悲剧与社会结构承受压力的晴雨表,对其进行深入审视,远超越简单的计数,关乎对疫情本身的认知、应对措施的反思以及对未来公共卫生治理的启示。
统计数字的复杂面相:超越“直接死因”
官方发布的新冠死亡病例数,往往是公众感知疫情严重程度最直接的指标,这个数字本身蕴含着复杂的统计口径与界定标准,全球范围内,对于“新冠死亡”的认定存在差异:有的国家将任何在感染新冠病毒期间或之后死亡的患者均计入,无论其基础疾病是否为主要因素;有的则严格限定为新冠病毒直接导致的呼吸衰竭等致死,这种差异使得国际间的横向比较需要格外审慎。
更重要的是,在“直接死亡”之外,存在着庞大的“超额死亡”数字,这是指特定时期内观察到的总死亡人数与基于历史数据预期的正常死亡人数之间的差额,大量研究表明,疫情期间许多国家和地区的“超额死亡率”显著上升,这部分逝者,可能并非直接死于新冠病毒感染,而是由于医疗资源极度挤兑,导致其他急重症患者(如心脑血管疾病、恶性肿瘤患者)无法得到及时有效救治;也可能源于疫情期间社会运转停滞带来的次生灾害,如心理健康危机加剧引发的自杀、以及因封锁措施延误的常规诊疗等,真正衡量疫情对人口生命损失的影响,“超额死亡”数据提供了一个更为全面,也更为触目惊心的视角。
生命逝去的群体画像:脆弱性的不平等分布
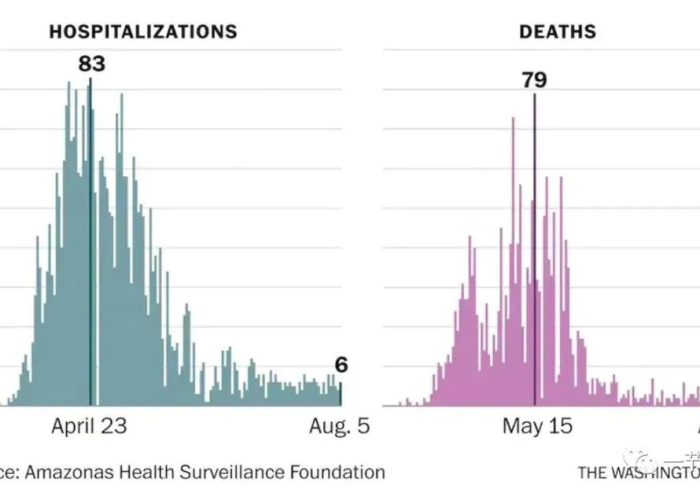
新冠死亡病例并非均匀分布在人群中,它清晰地勾勒出社会脆弱性的断层线,年龄始终是最关键的风险因素之一,老年群体,特别是拥有多种基础疾病的老年人,免疫系统功能相对较弱,感染后发展为重症乃至死亡的风险远高于年轻群体,这促使全球将老年人作为疫苗接种和重点防护的优先对象。
死亡病例也揭示了健康的社会决定因素带来的不平等,社会经济地位较低的群体,往往居住条件拥挤,从事无法远程办公的职业,面临更高的暴露风险;他们可能获得优质医疗资源的机会更少,基础健康状况也更差,这些因素叠加,导致其感染后的病亡率相对更高,特定种族或族裔群体,由于长期存在的结构性不平等,在疫情中也承受了不成比例的死亡负担,这些差异警示我们,公共卫生危机并非“绝对平等”的考验,它更像一面镜子,映照出社会既有的不公与短板。
对医疗体系与社会心理的深远冲击
每一例新冠死亡病例的背后,都是医疗系统经历的一场严峻考验,疫情高峰期间,重症监护室(ICU)人满为患,呼吸机等设备短缺,医护人员长时间超负荷工作乃至被感染,医疗体系几近击穿,这种极端压力测试,暴露了全球许多地区公共卫生基础设施的薄弱和应急能力的不足,医护人员不仅在身体上承受极限,在心理上也目睹了过多的死亡与分离,职业倦怠与心理创伤问题日益凸显。
对于社会而言,大规模的死亡带来了集体性的心理创伤,受限的探视和告别仪式,使许多家属未能给予逝者最后的陪伴,也未能获得传统仪式带来的慰藉,这种“未完成的哀悼”可能引发长期、复杂的悲伤反应,整个社会氛围也一度被恐惧、不确定性和悲伤所笼罩,其对公众心理健康的影响将持续相当长的时间。
从逝者中汲取教训:迈向更具韧性的未来
新冠死亡病例的惨痛教训,是人类付出巨大代价换来的宝贵经验,它深刻提醒我们:
- 投资公共卫生的重要性:强大的基层公共卫生网络、充足的医疗资源储备、训练有素的公共卫生人才队伍,是应对突发疫情的基石。
- 全球协作的不可或缺:病毒无国界,疫情信息的透明共享、疫苗和药物的公平可及、防控经验的交流互鉴,是终结全球大流行的关键。
- 关注社会公平:未来的公共卫生政策必须更加注重保护弱势群体,减少健康不平等,构建更具包容性和韧性的社会。
- 数据透明与科学沟通:及时、准确、透明地公布疫情数据,包括死亡数据,并辅以科学的解读,对于建立公众信任、有效实施防控措施至关重要。
新冠死亡病例,每一个数字都曾是一个鲜活的生命,都连接着一个家庭的悲欢,当我们回顾这段历史,不应止于对数字的唏嘘,更应致力于将这份沉重的记忆转化为推动进步的决心,通过加强公共卫生体系建设、促进全球合作、关注社会公平,我们才能更好地告慰逝者,守护生者,在面对未来可能出现的挑战时,能够更加从容、更有力量,真正构建起守护人类健康与福祉的坚固防线。

 微信扫一扫打赏
微信扫一扫打赏